Spis treści
Co to są zmiany zwyrodnieniowe na krawędziach trzonów kręgów lędźwiowych?
Zmiany degeneracyjne na krawędziach trzonów kręgów lędźwiowych to naturalne procesy, w wyniku których powstają struktury kostne, nazywane osteofitami. Zazwyczaj są one efektem degeneracji stawów w obrębie kręgosłupa, co może prowadzić do różnych dolegliwości w dolnej części pleców. Osteofity tworzą się w odpowiedzi na:
- długotrwałe obciążenia,
- urazy,
- naturalne starzenie się organizmu.
Wiele osób w ogóle nie zauważa objawów związanych z tymi zmianami. Niemniej jednak, w niektórych przypadkach mogą one wywołać ból, zwłaszcza gdy zaczynają uciskać sąsiednie struktury, takie jak nerwy lub worek oponowy. W takich okolicznościach degeneracyjne zmiany mają istotne znaczenie w diagnostyce oraz leczeniu schorzeń związanych z kręgosłupem.
Jakie są przyczyny zmian zwyrodnieniowych kręgosłupa lędźwiowego?
Zmiany zwyrodnieniowe w obrębie kręgosłupa lędźwiowego mogą być spowodowane przez wiele czynników. Do najważniejszych z nich należą:
- obciążenia biomechaniczne,
- proces starzenia,
- choroby metaboliczne kości,
- predyspozycje genetyczne.
Z upływem lat elementy budujące kręgosłup, takie jak krążki międzykręgowe i stawy, podlegają naturalnemu zużyciu, co prowadzi do powstawania osteofitów i deformacji. Niewłaściwe techniki podnoszenia ciężarów znacznie przyspieszają ten proces. Niestety, osoby często dźwigające ciężkie przedmioty bagatelizują zasady bezpieczeństwa, co naraża ich kręgosłup na ogromne obciążenia, sprzyjające degeneracji. Ponadto siedzący tryb życia oraz brak regularnej aktywności fizycznej osłabiają wsparcie dla kręgosłupa, co zwiększa ryzyko wystąpienia bólu. Z wiekiem zmiany degeneracyjne postępują, co związane jest z obniżoną elastycznością tkanki łącznej oraz mniejszą produkcją płynu stawowego. Na dodatek, choroby metaboliczne kości, takie jak osteoporoza, negatywnie wpływają na kondycję kręgosłupa, czyniąc go bardziej wrażliwym na procesy degeneracyjne. Wiedza na ten temat jest niezwykle istotna dla skutecznego zapobiegania i leczenia potencjalnych problemów związanych z kręgosłupem lędźwiowym.
Jakie objawy towarzyszą zmianom zwyrodnieniowym na krawędziach trzonów kręgów lędźwiowych?
Zmiany degeneracyjne w kręgosłupie lędźwiowym mogą manifestować się na różne sposoby, a ich wpływ na codzienne życie jest znaczący. Najbardziej powszechnym objawem są:
- bóle w dolnej części pleców,
- promieniowanie bólu w kierunku pośladków oraz nóg, co określamy jako rwę kulszową,
- ucisk na korzenie nerwu kulszowego, prowadzący do tzw. bólów korzeniowych,
- ograniczenie ruchomości kręgosłupa, powodujące uczucie sztywności,
- zaburzenia czucia, takie jak mrowienie czy drętwienie w kończynach,
- osłabienie mięśni w skrajnych przypadkach.
Te objawy mają istotny wpływ na jakość życia osób dotkniętych tymi dolegliwościami, dlatego tak ważne jest ich wczesne rozpoznanie. Szybka diagnoza umożliwia wdrożenie odpowiednich metod terapeutycznych, które mogą przynieść ulgę i poprawić codzienne funkcjonowanie pacjentów.
Jakie są rodzaje bólu związane z typowymi zmianami zwyrodnieniowymi?
Bóle związane ze zmianami degeneracyjnymi w obrębie kręgów lędźwiowych mogą przybierać różne postacie. Wśród nich wyróżniamy:
- bóle niespecyficzne, które bywają trudne do jednoznacznego zdiagnozowania, często ujawniają się w dolnej części pleców,
- bóle korzeniowe, które są wynikiem ucisku lub podrażnienia nerwów,
- objawy występujące w przypadku rwy kulszowej, kiedy ból promieniuje wzdłuż nerwu kulszowego w kierunku nóg,
- uczucia mrowienia oraz drętwienia kończyn,
- zapalenie stawów kręgosłupa, które może prowadzić do znacznego dyskomfortu.
Z czasem występująca sztywność oraz ograniczenie ruchomości kręgosłupa mogą się nasilać, co znacząco wpływa na codzienne życie pacjentów. Kluczowe jest wczesne rozpoznanie problemów z kręgosłupem. Skuteczna diagnostyka pozwala na określenie źródła dolegliwości i wprowadzenie adekwatnego leczenia.
Jak zmiany zwyrodnieniowe wpływają na ruchomość kręgosłupa?
Zmiany degeneracyjne kręgosłupa mają znaczący wpływ na jego zdolność do ruchu. Procesy te, takie jak:
- utrata elastyczności dysków międzykręgowych,
- powstawanie osteofitów,
prowadzą do ograniczenia zakresu ruchów. Osoby borykające się z tymi problemami często napotykają trudności w wykonywaniu codziennych zadań, na przykład przy schylaniu się czy prostowaniu tułowia. Ograniczona ruchomość kręgosłupa jest ściśle związana z procesem starzenia oraz nadmiernym obciążeniem. W miarę upływu lat dyski te tracą wodę, co wpływa na ich sprężystość, a osteofity mogą dodatkowo blokować stawy, utrudniając ruch. Wiele osób doświadcza sztywności, co ma negatywne konsekwencje dla jakości ich życia. Często prowadzi to do ograniczeń w codziennych aktywnościach oraz do depresji, wynikającej z trudności w pełnym uczestniczeniu w różnych aspektach życia. Ponadto, zmiany deformacyjne mogą wywoływać ból, który nasila się podczas ruchu. Dlatego kluczowe jest podejmowanie regularnych działań profilaktycznych oraz wczesna diagnoza, aby zminimalizować negatywne skutki tych degeneracyjnych zmian na ruchomość kręgosłupa.
W jaki sposób stawy międzywyrostkowe są dotknięte zmianami zwyrodnieniowymi?
Stawy międzywyrostkowe w naszym kręgosłupie pełnią niezwykle ważną rolę w umożliwianiu ruchu. Kiedy te stawy zaczynają się degenerować, skutkuje to uszkodzeniem chrząstki stawowej oraz powstawaniem osteofitów. Zmiany te często prowadzą do bólu i sztywności w dolnej części pleców, co znacząco ogranicza naszą mobilność i negatywnie wpływa na codzienne funkcjonowanie.
Kluczowymi czynnikami przyczyniającymi się do tych degeneracyjnych procesów są:
- długotrwałe obciążenia,
- naturalny proces starzenia,
- urazy,
- różne choroby zwyrodnieniowe.
W wyniku tych działań stawy stają się nadmiernie obciążone, co sprzyja dalszej degeneracji chrząstki oraz pojawianiu się stanów zapalnych. Osteofity, będące wynikiem tej degeneracji, mogą naciskać na nerwy, co potęguje ból i ogranicza ruchomość. Pacjenci często doświadczają bólu, który promieniuje do pośladków i nóg, a także odczuwają sztywność, szczególnie po dłuższej chwili siedzenia.
Zauważają coraz większe trudności w poruszaniu się w okolicy lędźwiowej, co sprawia, że zwykłe czynności, takie jak schylanie się czy obracanie ciała, stają się prawdziwym wyzwaniem i mogą nasilać ból. Dlatego tak istotne jest regularne monitorowanie stanu zdrowia. Wczesne rozpoznanie problemu otwiera drzwi do wdrożenia skutecznych terapii.
Odpowiednie leczenie, obejmujące fizjoterapię czy różne metody interwencji medycznej, odgrywa kluczową rolę w poprawie komfortu i jakości życia pacjentów.
Jakie problemy z mikrokrążeniem mogą występować w wyniku zmian zwyrodnieniowych?
Zmiany degeneracyjne na brzegach kręgów lędźwiowych mogą prowadzić do kłopotów z mikrokrążeniem, co ma istotny wpływ na samopoczucie pacjentów. W miarę postępu degeneracji tkanek, takich jak chrząstka stawowa oraz dyski międzykręgowe, następuje ucisk na naczynia krwionośne, co ogranicza przepływ krwi. To z kolei prowadzi do niedotlenienia tkanek i obniżenia funkcji rdzenia kręgowego.
Osteofity, które uciskają struktury, redukują rozmiar otworów międzykręgowych oraz kanału kręgowego, co pogłębia trudności z mikrokrążeniem. Rezultatem tych perturbacji może być mielopatia, która wywołuje problemy neurologiczne, takie jak:
- drętwienie,
- osłabienie mięśni,
- zaburzenia czucia.
W miarę postępu procesu degeneracyjnego, niektórzy pacjenci odczuwają promieniujące bóle w dolnych kończynach, co znacząco obniża jakość ich życia. Dlatego kluczowe staje się podjęcie odpowiednich działań diagnostycznych oraz terapeutycznych, które mogą przynieść ulgę i poprawić mikrokrążenie w obszarze lędźwi. Regularna fizjoterapia oraz rehabilitacja odgrywają fundamentalną rolę w radzeniu sobie z tymi wyzwaniami zdrowotnymi.
Jak diagnozowane są zmiany zwyrodnieniowe na krawędziach trzonów kręgów lędźwiowych?
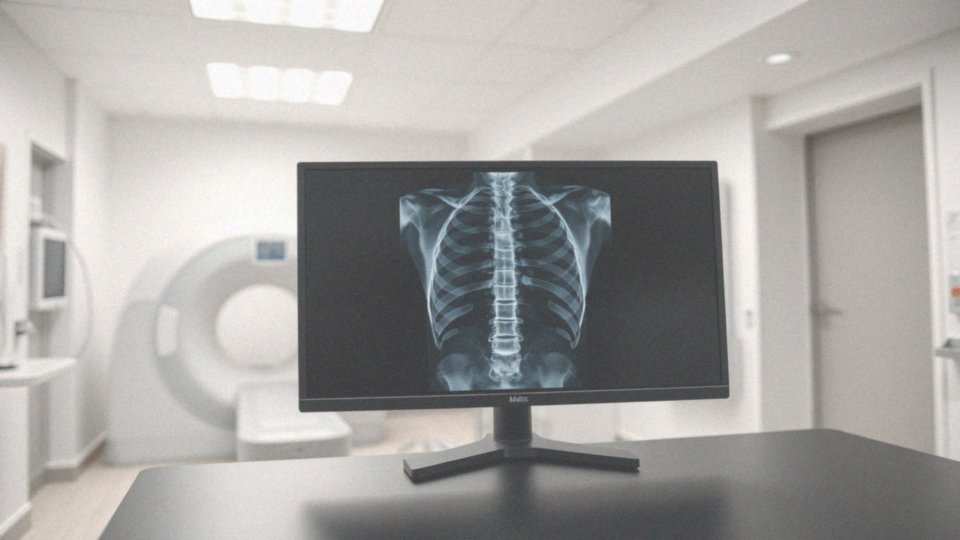
Diagnostyka degeneracyjnych zmian w odcinku lędźwiowym kręgosłupa opiera się na kilku kluczowych metodach, które pomagają zrozumieć stan zdrowia pacjenta. Zaczyna się od dokładnego wywiadu medycznego oraz badania fizycznego, które koncentruje się na dolegliwościach bólowych, zakresie ruchomości oraz innych zauważonych symptomach.
Najważniejszym badaniem obrazowym jest rentgen, pozwalający na zidentyfikowanie osteofitów oraz deformacji kręgów. Dodatkowo, analiza rentgenowska dostarcza informacji o zmianach strukturalnych w kościach, które mogą sugerować procesy degeneracyjne. Nie można zapominać o rezonansie magnetycznym (MRI), który dostarcza szczegółowych danych dotyczących stanu dysków międzykręgowych oraz ewentualnego ucisku na nerwy. Kolejnym przydatnym narzędziem jest tomografia komputerowa (CT), która pozwala na precyzyjną ocenę struktur kostnych i ocenia stopień zaawansowania zmian degeneracyjnych.
Gdy pacjent odczuwa objawy, takie jak:
- promieniujący ból w nogach,
- ograniczenie ruchomości,
- należy zdecydowanie skonsultować się z fachowcem.
Rzetelna diagnostyka odgrywa kluczową rolę w doborze odpowiednich metod leczenia oraz rehabilitacji, co z kolei może znacząco poprawić komfort życia pacjentów.
Jakie są konsekwencje wystąpienia osteofitów w odcinku lędźwiowym?
Osteofity w dolnej części kręgosłupa mogą prowadzić do poważnych problemów zdrowotnych. Głównym objawem ich obecności jest ból, który pojawia się, gdy te kostne formacje wywierają nacisk na sąsiadujące struktury, w tym nerwy. Ludzie z osteofitami często odczuwają dolegliwości w okolicy lędźwiowej, co znacząco utrudnia codzienne funkcjonowanie. Dodatkowo, osteofity mogą ograniczać zakres ruchu w kręgosłupie. Ich rozwój sprzyja uczuciu sztywności oraz problemom z elastycznością podczas wykonywania płynnych ruchów.
U pacjentów z osteofitami mogą pojawiać się również objawy neurologiczne, na przykład rwa kulszowa, która jest efektem ucisku na nerw kulszowy. Zdarza się, że bóle korzeniowe promieniują w kierunku nóg, co może być bardzo uciążliwe. W ekstremalnych przypadkach osteofity prowadzą do zwężenia kanału kręgowego, co znacznie zwiększa ryzyko mielopatii, stanu mogącego powodować istotne problemy neurologiczne.
W takich sytuacjach występuje:
- osłabienie mięśni,
- zaburzenia czucia,
- trudności w zachowaniu równowagi.
Skrajne przypadki mogą poważnie ograniczać zdolności motoryczne i drastycznie obniżać jakość życia. Dlatego osoby, u których zauważono objawy osteofitów, powinny skonsultować się z lekarzem. Właściwa diagnoza oraz odpowiedni plan terapeutyczny są niezbędne. Leczenie może obejmować fizjoterapię, farmakologię, a w razie konieczności także interwencje chirurgiczne. Regularne monitorowanie zdrowia oraz wczesne wykrywanie problemów degeneracyjnych są kluczowe, aby zapobiegać poważnym konsekwencjom zdrowotnym.
Jak zmiany zwyrodnieniowe mogą prowadzić do mielopatii?

Zmiany degeneracyjne w obrębie kręgosłupa mogą prowadzić do wystąpienia mielopatii.
Głównie za sprawą stenozy, która powoduje zwężenie kanału kręgowego, przestrzeń ta staje się ograniczona. Gdy dochodzi do ucisku rdzenia kręgowego, ciśnienie wewnętrzne rośnie, co wpływa negatywnie na jego pracę. Do najczęstszych objawów mielopatii należą:
- osłabienie mięśni,
- problemy z czuciem,
- zakłócenia w koordynacji ruchowej.
W bardziej skrajnym przypadku mogą pojawić się takie dolegliwości, jak nietrzymanie moczu czy inne trudności związane z funkcjonowaniem zwieraczy. W miarę rozwoju zmian degeneracyjnych, osteofity, czyli nienaturalne narośla kostne, dodatkowo zmniejszają przestrzeń w okolicach rdzenia kręgowego. Zagrożenie dla zdrowia neurologicznego może się zwiększać, ponieważ każdy dodatkowy ucisk potęguje objawy.
Często konieczna jest interwencja chirurgiczna, aby zlikwidować osteofity i uwolnić rdzeń kręgowy z kompresji, co może znacząco poprawić jakość życia oraz mobilność pacjentów. Wczesne wykrywanie i skuteczne leczenie są kluczowe w zapobieganiu postępowi mielopatii. Regularne wizyty kontrolne i rehabilitacja mogą znacząco wpłynąć na poprawę funkcji neurologicznych oraz ogólnego stanu zdrowia osób z degeneracyjnymi zmianami kręgosłupa.
Jakie metody leczenia są stosowane w przypadku zmian zwyrodnieniowych kręgosłupa?

Leczenie zmian degeneracyjnych w kręgosłupie obejmuje zarówno metody nieinwazyjne, jak i operacje chirurgiczne. Wśród najpowszechniejszych sposobów terapii zachowawczej znajduje się stosowanie leków, w tym:
- przeciwbólowe,
- niesteroidowe leki przeciwzapalne.
Są one szeroko stosowane, gdyż efektywnie zmniejszają ból oraz stan zapalny, co jest niezwykle istotne dla osób odczuwających dyskomfort z powodu degeneracji kręgosłupa. Fizjoterapia ma znaczenie kluczowe w całym procesie leczenia. Program rehabilitacji ruchowej koncentruje się na:
- wzmacnianiu mięśni pleców,
- wzmacnianiu rdzenia kręgowego poprzez różnorodne ćwiczenia.
Regularne spotkania z fizjoterapeutą mogą znacząco poprawić: stabilność kręgosłupa, zwiększyć zakres ruchu oraz złagodzić ból. Ważne jest również, aby dbać o ergonomiczne warunki pracy oraz wprowadzać modyfikacje w aktywności fizycznej, co może pomóc w zapobieganiu dalszym uszkodzeniom. Gdy metody zachowawcze nie przynoszą oczekiwanych efektów, lekarze mogą rozważyć operacje chirurgiczne, takie jak stabilizacja kręgosłupa. Takie zabiegi stają się konieczne w sytuacjach, gdy występuje znaczący ucisk na nerwy lub rdzeń kręgowy, prowadzący do poważnych objawów neurologicznych. Wczesna diagnoza i odpowiednie leczenie są kluczowe dla poprawy jakości życia pacjentów z degeneracyjnymi zmianami w dolnym odcinku kręgosłupa.
Jak rehabilitacja może wspomóc osoby z zmianami zwyrodnieniowymi?
Rehabilitacja ruchowa stanowi niezwykle ważne wsparcie dla osób z degeneracyjnymi zmianami kręgosłupa. Kluczowe jest, aby program dostosować do indywidualnych potrzeb pacjenta, wprowadzając zróżnicowane działania. Na przykład:
- ćwiczenia wzmacniające pomagają zwiększyć siłę mięśniową, co jest niezbędne do stabilizacji kręgosłupa,
- skupiają się one na mięśniach przykręgosłupowych, co pozwala lepiej wesprzeć całą strukturę kręgosłupa,
- ćwiczenia korygujące postawę eliminują szkodliwe nawyki, które mogą przyczyniać się do pogłębiania zmian degeneracyjnych,
- terapia manualna przynosi ulgę w bólu i poprawia zakres ruchu,
- masaże działają na redukcję napięcia mięśniowego oraz wspomagają krążenie krwi.
Wprowadzenie ćwiczeń fizykoterapeutycznych, na przykład metodą McKenziego, tworzy pozytywny wpływ na samopoczucie osób poddawanych rehabilitacji, kładąc nacisk na poprawę ruchomości oraz elastyczności kręgosłupa. Regularne sesje rehabilitacyjne nie tylko łagodzą ból, ale także znacznie podnoszą jakość życia i funkcjonalność pacjentów, co ułatwia im powrót do aktywności, które wcześniej były utrudnione przez dolegliwości bólowe.
Jakie działania profilaktyczne można podjąć, aby uniknąć zmian zwyrodnieniowych?
Aby skutecznie zapobiegać zmianom zwyrodnieniowym kręgosłupa, warto wprowadzić kilka kluczowych działań profilaktycznych. Kluczowym elementem jest dbałość o prawidłową postawę, co znacznie zmniejsza obciążenie spoczynkowe na kręgosłupie.
- Regularna aktywność fizyczna, taka jak spacery, joga czy pilates, przyczynia się do wzmocnienia mięśni pleców oraz rdzenia kręgowego, co zapewnia lepsze wsparcie kręgosłupa,
- Unikanie przeciążeń i potencjalnych urazów jest kluczowe,
- Prawidłowe techniki podnoszenia ciężarów są ważne; należy zawsze zgiąć kolana, a nie pochylać się z talii, aby minimalizować ryzyko kontuzji,
- Kontrolowanie masy ciała przyczynia się do zmniejszenia ryzyka bólu pleców wynikającego z nadmiernego obciążenia,
- Ergonomia pracy, szczególnie jeśli spędzasz długie godziny przed ekranem komputera, jest istotna.
Regularne ćwiczenia rozciągające nie tylko poprawiają elastyczność kręgosłupa, ale także skutecznie redukują napięcie mięśniowe. Dobrze jest rozważyć również fizjoterapię, która stanowi ważną część wsparcia. Wzmacnia ona mięśnie oraz poprawia postawę, co może znacznie ograniczyć ryzyko wystąpienia zmian degeneracyjnych.